Gezondheidscheck
Kies categoriezelftests
voedingssupplementen
gezond-worden-blijven
/blogs/news
/pages/over-ons
Gezondheidscheck met onze zelftests
Een gezondheidscheck brengt u een stap dichter bij het diagnosticeren van uw problemen. De cerascreen® tests worden gebruikt om de waarden van vitamines en mineralen, allergieën en intoleranties en nog veel meer te controleren. Neem hiervoor thuis een monster met een testkit, die vervolgens wordt geanalyseerd in een diagnostisch laboratorium.
Het principe van een gezondheidscheck is eenvoudig: het onderzoeken of controleren bepaalde biomarkers in het lichaam - voordat u aan ziekten of ernstige gezondheidsproblemen lijdt. Zo komt u erachter waar actie nodig is. U kunt actief voorkomen, uw levensstijl gezonder maken en risico's gericht vermijden.
Er zijn echter niet alleen de gebruikelijke gezondheidschecks en preventieve onderzoeken die artsen en zorgverzekeraars aanbieden. U kunt ook zelf bijdragen aan het meten van uw gezondheid. Sommige alledaagse hulpmiddelen zijn hiervoor geschikt: de weegschaal vertelt u uw gewicht. Met een eenvoudig meetlint meet u uw buikomtrek. Dit zijn waardevolle indicatoren voor mogelijk overgewicht - een risicofactor voor veel ziekten.
Gezondheidscheck voor thuis
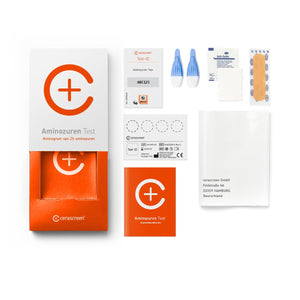
Het hoeft niet altijd een diagnose van de arts te zijn. In plaats daarvan kunt u thuis een gezondheidscheck uitvoeren voor bepaalde gezondheidsproblemen. Op basis hiervan kunnen bijvoorbeeld voeding en lichaamsbeweging worden aangepast en kunnen allergie veroorzakende mensen worden vermeden. Blijkt uit uw Vitamine D Tekort Test, Vitamine B12 Tekort Test, IJzertekort Test of Omega-3 Test, Magnesiumtekort Test dat u een tekort heeft? Dan kunt u tegenmaatregelen nemen met een verandering in dieet of voedingssupplementen. Een Aminozuren Test kan u uitsluitsel geven of uw lichaam alle essentiële aminozuren binnenkrijgt.
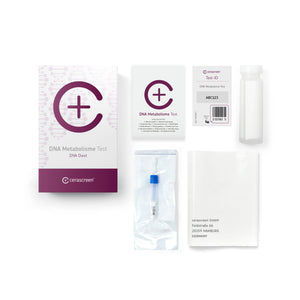
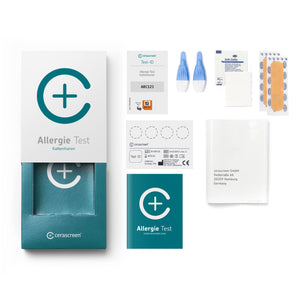
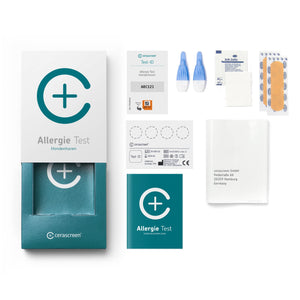
Leert u met onze Voedselintolerantie Test of Voedselallergie Test dat u bepaalde voedingsmiddelen niet kunt verdragen, misschien vanwege een mogelijke voedselallergie of voedselintolerantie? Dan heeft u de mogelijkheid om uw maaltijdplan te wijzigen om klachten tegen te gaan. Heeft u vaker last van niezen of jeukende ogen, kunt u met de Hooikoorts Test testen op welke pollen u allergisch reageert. Door huidige wetenschappelijke kennis is het tegenwoordig ook mogelijk om uw genen te analyseren. Met de DNA Metabolisme Test kunt u uw DNA analyseren en het juiste dieet voor uw genen vinden.
Heeft u in de koude wintermaanden vaker last van een verkoudheid of griep? Dit kan aan immuunsysteem liggen. Met de Immuunsysteem Test kunt u de status van uw immuunsysteem controleren en kijken hoe goed uw immuunsysteem werkt. De bacteriën in uw darmflora hebben ook een invloed op uw immuunsysteem. U kunt uw darmflora laten analyseren met een Darmflora Test.
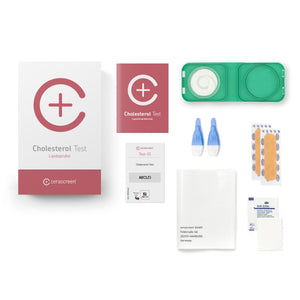
In sommige gevallen zijn zelftests ook de eerste stap naar een medische diagnose. Zo kan een Histamine Test u meer informatie geven over een mogelijke histamine intolerantie. De Cholesterol Test en Langdurige Bloedsuikertest HbA1c kunt u ook gemakkelijk vanuit huis onderzoeken. Een hoge HbA1c-waarde kan een vroeg waarschuwingssignaal zijn voor diabetes type II. U kunt dergelijke verdachte gevallen dan blijven observeren. Praat met uw arts of therapeut voor verdere diagnostiek. Nieuw toegevoegd aan ons zelftests-sortiment is de Corona Antistoffen Test, die de meting van langlevende IgG-antistoffen gebruikt. Deze antistoffen analyse suggereert of u al een SARS-CoV-2-infectie achter de rug heeft. De IgG-antistoffen worden analyseert omdat IgM- en IgA-antistoffen slechts gedurende zeer korte tijd detecteerbaar te zijn.
Diagnostiek in het laboratorium
Een zelf uitgevoerde gezondheidscheck is mogelijk met de zelftests van cerascreen®. Het assortiment van cerascreen omvat bijvoorbeeld allergietests, dna-tests en vitamine tekort tests. U ontvangt een testkit waarmee u snel en eenvoudig een beetje bloed of speekselkunt nemen. Vervolgens stuurt u het monster gratis naar een diagnostisch laboratorium. De experts in het laboratorium analyseren uw monster op een of meer biomarkers - en kort daarna ontvangt u uw testresultaat inclusief aanbevelingen voor actie.Maar wees voorzichtig: zelftests thuis zijn geen vervanging voor de vroege detectie van ernstige ziekten zoals kankerpreventie.